あずさの個別化栄養学
食べることは子どものころから蓄積されて、嗜好も体質も一人一人違う。その人その人の物語に寄り添うNarrative Medicineとしての栄養学を伝えたい
食べることは子どものころから蓄積されて、嗜好も体質も一人一人違う。その人その人の物語に寄り添うNarrative Medicineとしての栄養学を伝えたい

食生活ジャーナリスト、管理栄養士。公益社団法人「生命科学振興会」の隔月誌「医と食」副編集長
 平川 あずさ
平川 あずさ腎臓は、背中の「脳」と言われるほど重要な臓器であり、いつもフル回転。この腎臓の機能が3分の1以下に低下(慢性腎不全)した場合の食事療法に「低たんぱく食」がある。この低たんぱく食は、正しく実行できれば病気の進行を遅らせる事ができ、透析導入までの年数を延ばすことで知られている。透析導入時期をできるだけ遅くしようと、多くの医療施設が低てんぱく食の指導にチャレンジしているにもかかわらず、医療者も患者も効果を実感できていないことが多い。そこにはどんな問題があるのだろうか。
腎臓への負担を減らす低たんぱく食
腎臓の病気には糸球体腎炎、IgA 腎症、膜性腎炎、ネフローゼ症候群、糖尿病性腎症、慢性腎炎、高血圧による腎硬化症などがある。腎臓の主な働きは、1.毒素※1の排泄、2.水電解質酸塩基平衡の調節、3.ホルモンの産生と調節の3つである。1の毒素が溜まると、腎臓は体内の老廃物を尿の一部として排泄する役割を担っており、腎不全はこの働きが低下した状態である。
腎不全になると、老廃物が排泄されないと身体にさまざまな支障をきたし(尿毒症)、腎臓の機能もさらに低下してしまう。この老廃物を極力少なくして、腎臓への負担を少なくするための食事療法が低たんぱく食である。たんぱく質、カリウム、リン、食塩を制限し、なおかつ、少ないたんぱく質が無駄にエネルギーとして燃やされないようにエネルギーは充分に摂取しなければならない。たんぱく質の質やビタミンなど食事全体のバランスに配慮した食事である1。
腎臓の機能が低下すると、濾過しきれなくなったたんぱく質などが尿に出ることから、たんぱく質の量を調整する研究が試行錯誤された。そして、低たんぱく食は、1918年にドイツでVon. Noorden氏によって腎炎やネフローゼ症候群(いずれも腎疾患)などの治療のために考えられたのがはじまりとなった(図1)。さらに、1964年ごろから、イタリアででんぷん製品のパスタ、オリーブオイルでエネルギーを十分にとり、たんぱく質は動物性の食品を主体にしてとるという、現在日本で行われているような低たんぱく食の原型ができた。低たんぱく食は尿毒症の進行抑制に効果を上げ、100年近い歴史をもっている。
効果のある低たんぱく食と効果のない低たんぱく食では患者の状態が大きくちがう
低たんぱく食については、「効果なし」という評価もあるのだが(詳細は次回)、わが国には、きちんとした低たんぱく食によって、透析導入を何年も遅らせている患者グループがある。昭和大学藤が丘病院客員教授・出浦照國医師の患者らだ。出浦氏は腎臓病について患者に十分な時間をかけて説明するために、腎照会2という患者のための勉強会を40年間続けている。その結果、患者1人ひとりの病態に応じて、きめ細かなたんぱく質量の指導を行うことが可能になり、確かな効果を上げている。
病院関係者の多くは、「厳しい制限なんてできっこない」と考えていることが多い。
多くの病院で提供されている低てんぱく食は、メインのおかずの量が一般食より少なくて、野菜はくたくたに煮たもの、調理法はエネルギー確保のために揚げ物や甘い味付けも多い。患者は、油っこい料理や、肉、魚、野菜の量の少ないことで物足りなく感じて挫折してしまったり、逆にストレスがたまって暴飲暴食に走って体調を崩してしまったりする。
しかし、低たんぱく食に関して熟練した技術をもつ栄養士と医師のもとであるならば、極端な場合、1日卵2個と、半分程度のたんぱく質量に相当する16gの低たんぱく食(体重㎏あたり0.3~0.5g)でも、献立面、食事の満足感、さらに適正なエネルギーの個に応じた食事を、継続していくことは可能である。このことは、実際の患者らが証明しているのだ2,3。
ここで美味しい低たんぱく食のアイデアを発信している管理栄養士の齋藤順子氏の料理写真を紹介する。詳しくはブログをご覧いただきたい4。
低たんぱく食の成功の秘訣は、その人の適正なエネルギー量、適正なたんぱく質量を主軸に、栄養指示量を守りながら、かつ、食事の全体像がその人が普段からしていた食事のイメージに近づけていくことができるかどうかに大きく左右される。これを克服できれば、低たんぱく食は、患者の生活スタイルに即するものになり、嗜好に近づくものにもなる。また、制限を守ることによって味覚は鋭敏になり、素材そのものの味わいが増し、低塩分でも継続が可能となる。そして、継続することで実力を発揮するのだ。
ある患者の効果のない低たんぱく食の時代と、効果のある適正エネルギー・低たんぱく食時代の日常生活動作(ADL: activities of daily living)※とストレスの比較を示したものが図2だ。
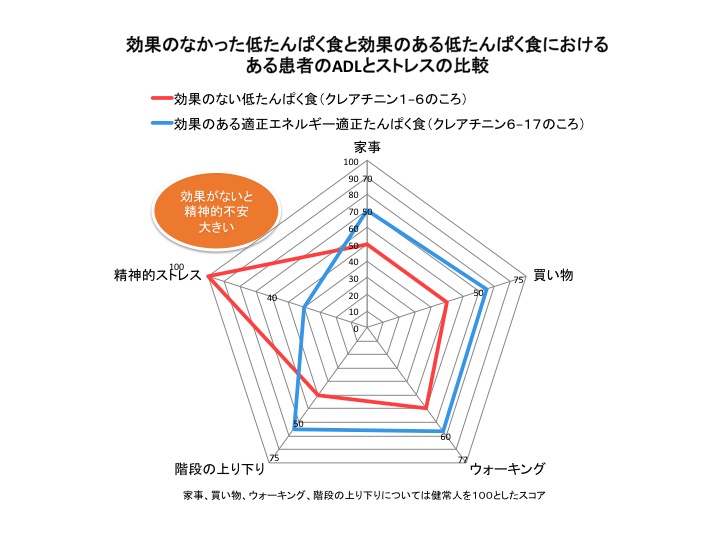
図2, 47歳女性慢性腎不全患者の場合:効果のなかった低たんぱく食の場合は体調も悪く、検査値が悪化していくことから、不安が大きくなり常にストレスをかかえていた。効果のあるたんぱく食では栄養計算に慣れる事に時間がかかるものの、体調が良くなる事を体感できるため、ストレスは溜まらなかった。効果のある低たんぱく食を始めた結果、透析開始時期を予想より7年間延ばすことができた
図2でわかるように、適切な低たんぱく食は腎臓への負担を最小限にし、慢性腎不全の進行速度をゆるやかにすることができ、なおかつ本人の身体への負担、精神的な負担も軽減できるのだ。家事、歩行、買い物、階段の上り下りなどのスコアが高くなっており、そして何より本人の活動量が増えている。厳しい制限を守るために生活の質(QOL: quality of life)の低下は起こらないことがわかる。
これは、一例だが、出浦医師らは学術誌でも、同様の症例を数多く報告している。5
低たんぱく食は高度な専門医療である
わたしたちは、がんに罹ればがん専門医に診てもらうし、がんの手術経験がない医師に治療をゆだねる事は決してしないだろう。低たんぱく食は、国際的にみても、専門医と熟練した技術をもつ栄養士でないとできない、難しい治療法である。したがって低たんぱく食は「高度医療」と考えることが妥当である。
そうとらえれば、現在のように、全ての医療機関で低たんぱく食を実施するというのは適切ではない。一日も早く、低たんぱく食を専門とする医療機関を育成する事が望ましいのではないか。それには専門家の教育はもちろん、患者の命のために「できない医療機関では引き受けず、できる医師にまわす」というような仕組みを作ることが急務ではないか。
もちろんがんの場合でも、放射線治療を望む人もいれば、抗がん剤治療をのぞむ人もいる。それと同様に、低たんぱく食をするかどうかは患者が選ぶことともいえる。また高度医療であっても、医療者だけではなく、患者のたゆまぬ努力というものが大切なのは言うまでもない。
参考
1)CKD診療ガイド2012; p53.
2)NPO法人食事療法サポートセンター、腎照会http://www.jinzosensei.com
3)佐野川三央子、 出浦照國 著.低たんぱく食でおいしくて、元気.食生活編集部編.2012.
4)齋藤順子『美・味・生き・活き 倶楽部 (bi mi iki iki kurabu) 』
5)Ideura T et al. Contributions to Nephrology vol 155, 2007.
※1毒素…尿毒症の原因になる毒素とは、通常は尿中に排泄される尿素その他の廃棄物のこと。
※2日常生活動作(ADL: activities of daily living)とは、食事、更衣、移動など、日常生活を営む上で普通に行っていることを指す。

食生活ジャーナリスト、管理栄養士。公益社団法人「生命科学振興会」の隔月誌「医と食」副編集長
 誤嚥性肺炎を予防する食介護
誤嚥性肺炎を予防する食介護  「食介護」が中国へ
「食介護」が中国へ 食べることは子どものころから蓄積されて、嗜好も体質も一人一人違う。その人その人の物語に寄り添うNarrative Medicineとしての栄養学を伝えたい
